Диабетическая стопа: симптомы и лечение заболевания, фото повреждений
Диабетическая стопа – осложнение, возникающее спустя 10–15 лет после первых проявлений сахарного диабета. Патология характерна для больных диабетом 2 типа. Регистрируется она относительно редко: по статистке диагностируется осложнение у 7% больных. Лечится заболевание с большим трудом.
Содержание:
Механизм образования
Диабетическая стопа – результат совокупного действия нескольких факторов. Принципиальная возможность ее появления связана с нарушением кровообращения. При сахарном диабете любого типа высокой уровень глюкозы в крови разрушительно действует на сосуды. Сахар повышает осмотическое давление крови, она загустевает, что само по себе затрудняет капиллярное кровообращение.
С другой стороны, постоянная высокая концентрация глюкозы снижает тонус сосудов. При этом сразу же ухудшается кровообращение в венах, так как здесь движение крови в основном обусловлено работой клапанов. Кровь застаивается, застой сопровождается лимфатическим отеком. Такое состояние у здорового человека провоцирует развитие варикоза нижних конечностей.
У больного с сахарным диабетом проблемы с кровообращением ног становятся причиной еще более серьезных патологий в том числе и диабетической стопы. Развивается осложнение постепенно под действием следующих факторов:
- нарушение в кровообращении, вызванное высоким уровнем сахара в крови, обуславливает застой венозной крови и лимфы;
- диабетическая нейропатия – такое осложнение при сахарном диабете развивается довольно быстро. Нейропатия приводит к повреждению нервной ткани и потерей чувствительности рецепторов. При этом теряется тактильная чувствительность. Царапины и трещинки не причиняют боли, кровотечения остаются незамеченными;
- при сахарном диабете из-за нарушений гемодинамики и недостатке глюкозы любые ранки и повреждения заживают с большим трудом. На фоне сниженного иммунитета риск заражения инфекциями и грибками повышается во много раз. При отсутствии чувствительности больной может не заметить повреждений и игнорировать воспаление. Диабетическая стопа зачастую – результат заражения глубоколежащих тканей стопы;
- еще одним толчком к развитию осложнения выступают травматические повреждения, особенно сильные. Из-за проблем с кровообращением они плохо и долго заживают, периодически воспаляются. Риск инфекционного заражения очень велик.
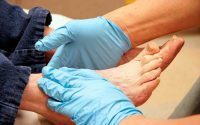
Выявить осложнение достаточно сложно. На фото начальная стадия диабетической стопы мало чем отличается от грибкового заболевания, особенно пока не появились язвы.
Опасность заболевания
Диабетическая стопа выступает главной причиной ампутации конечностей при сахарном диабете. Развивается осложнение медленно, но при этом диагностируется, как правило, позднее, чем следует для успешного лечения.
Патология характерна для сахарного диабета 2 типа: такие больные страдают от осложнения почти в 10 раз чаще. Кроме того, если у больных диабетом 1 типа недуг не возникает ранее, чем через 7–10 лет, то у страдающих от 2 типа патология может развиваться с самого начала заболевания. Скорее всего, это связано с изначально более тяжелым состоянием сосудов из-за возраста и избыточной массы тела.
Классификация заболевания
Как самостоятельное заболевание диабетическая стопа не рассматривается. Это ряд поздних осложнений, спровоцированных сахарным диабетом, приводящих к поражению костей, суставов, отмиранию нервной ткани, гнойно-некротическим процессам.
В зависимости от того, какой фактор при развитии болезни оказывается решающим, различают разные формы патологии.
- Нейропатическая стопа – такой вариант заболевания связан с потерей чувствительности – тепловой, тактильной, вибрационной. Нейропатия при сахарном диабете имеет множество видов, но, как правило, главным фактором оказываются нарушения в проводимости нервных сигналов в двигательных и чувствительных нервах. При этом больной сначала испытывает онемение стоп и периодическое покалывание, затем сильно снижается или исчезает полностью чувствительность пальцев. Кожа высыхает и трескается.
Отсутствие двигательной чувствительности приводит к нарушениям функциональным и провоцирует развитие самых разных ортопедических заболеваний. В таком состоянии пациент не замечает ни царапин, ни трещин, ни кровотечений, что увеличивает риск заражения. Язвы при нейропатической диабетической стопе имеют ровные края, не болезненны. Нарушений кровообращения нет, так что стопа зачастую приобретает красный цвет и становится горячей на ощупь.
Отличительная черта нейропатического осложнения – наличие нормальной пульсации, что тоже указывает на относительно нормальное кровообращение.
- Ишемическая – связана в большей степени с повреждениями кровеносных сосудов. Стопа при этом часто и сильно отекает. Цвет, как правило, бледный, пальцы могут приобретать голубоватый или фиолетовый оттенок, на ощупь стопа холодная. При ишемической форме часто наблюдается деформация сустав и костей: пальцы изгибаются внутрь, по обеим сторонам стопы формируются наросты, при ходьбе появляется хромота.
При этой форме патологии сохраняется чувствительность. Появившиеся ранки, а тем более язвы очень болезненны, но при этом пульсация отсутствует. Язвы неровные, воспаленные, появлением мозолей не сопровождаются.
- Смешанная форма – при этом наблюдаются отдельные признаки как нейропатической, так и ишемической стопы в зависимости от того, какой фактор оказывается более значимым. Патология наиболее опасна, так как отличается отсутствием болевого синдрома. К врачу пациент обращается не на стадии появления ранок или даже язв, а тогда, когда последняя становится очень большой и мешает ходить. Зачастую изменения в тканях пальцев и пятки к этому моменту достигают такой величины, что медикаменты оказываются бессильными.
Чем более тяжелая стадия сахарного диабета наблюдается у пациента, тем выше риск развития осложнений. Диабетическая стопа – лишь одно из них. Обычно ее появление связано с повреждениями, появившимися до начала диабета – с варикозом, например.
Диабетическая стопа: начальная стадия
Начальные симптомы патологии сложно отличить от незначительных заболеваний, которые для обычного здорового человека не представляют проблемы.
- Вросшие ногти – при неправильной форме ногтевой пластины уголок ногтя врастает в кожу и вызывает нагноения. Для больного сахарного диабета даже этого достаточно, чтобы началось инфицирование.
- Грибковые поражения – ногтевая пластинка утолщается, мутнеет, затем становится рыхлой и разрушается. Опасность для диабетика состоит в том, что на фоне низкого иммунитета грибок поражает более глубокого лежащие ткани, вызывая нагноение и некроз.
- Растрескивание кожи на пятке – кожа при сахарном диабете часто становится сухой. Так как пятка подвергается высокой нагрузке, кожа здесь трескается. Трещины на пятках легко нагнаиваются и могут трансформироваться в язвы.
- Изменение цвета ногтевой пластины, как правило, возникает при кровоизлиянии под ноготь. Обычная гематома появляется при ударах или из-за давления при ношении тесной обуви. Если гематома не рассасывается, возрастает риск нагноения.
- Появление натоптышей и мозолей, а также волдырей тоже можно считать симптомом начальной стадии осложнения. После срезания мозолей ранки долго не заживают. Помочь больному может только обувь со специальными ортопедическими стельками.
- Порезы кожи – при низкой чувствительности кожи их появление остается незамеченным. Но если у здорового человека большинство царапин заживают без всякой обработки, то у диабетика даже царапина может превратиться в язву.
По сути, начальные признаки являются своеобразным «поводом» для развития синдрома. При удачном стечении обстоятельств столь небольшое повреждение не приводит ни к заражениям, ни к осложнениям. В противном случае развивается сопутствующее заболевание.
Стадии развития диабетической стопы
Симптомы диабетической стопы проявляются постепенно, в зависимости от стадии развития:
- на нулевом этапе регистрируется сухость кожи, возможно растрескивание пятки, появление обычных мозолей. Язвы не наблюдаются, болевые ощущения отсутствуют;
- на 1 стадии ранки и царапины превращаются в язвочки. Глубина их ограничена толщиной кожи;
- на 2 этапе язвы становятся глубже и затрагивают мышечные и костные ткани. При ишемической форме язвы сопровождаются болями. Заболевание вызывает деформацию костей и суставов, очень хорошо заметную и с трудом поддающуюся коррекции;
- на 3 стадии поражается костная ткань. Появляется гной, который не успевает выйти, развивается абсцесс;
- этап локализованной гангрены. На участке повреждается и кожа, и мышцы, и сухожилия, и кость, но процесс не распространяется на всю стопу;
- 5 – обширный гангренозный процесс. Поражение затрагивается большую часть стопы, развивается очень быстро и протекает с осложнениями из-за нарушений кровообращения. На этой стадии конечность необходимо ампутировать, так как заболевание представляет угрозу для жизни пациента.
Успешное лечение диабетической стопы гарантируется на 1 и 2 стадии. Уже на 3, когда повреждена костная ткань, лечение крайне затруднено.
Диабетическая стопа: лечение и симптомы на фото
Целью лечения является устранение симптоматики болезни, а не самой патологии. Если заболевание сопровождается присоединившейся инфекцией, в курс обязательно включают антибиотики, действующие на возбудителя.
Успешное лечение язвы или коррекция деформировавшегося сустава, к сожалению, не исключает подворного появления патологии.
Медикаментозное лечение
Лечение ишемической и нейропатической диабетической стопы несколько отличается. Так в первом случае, важно нормализовать уровень холестерина и принимать препараты, снижающие вязкость крови. При лечении нейропатической формы требуется обеспечить покой нижней конечности и по возможности восстановить чувствительность с помощью биологических процедур.
- Антибактериальная терапия – обязательный элемент лечения, необходимый для уничтожения возбудителя или предотвратить гнойное осложнение. Используются препараты пенициллиновой группы – Амоксиклав, группы цефалоспоринов – Цефепим, или фторхинолинов.
- Чтобы избавиться от болевого синдрома больному назначают противосудорожные препараты – Амитриптилин, и наркотические – Трамадол, Морфин. Дело в том, что обычные нестероидные противовоспалительные при диабетической стопе не действуют. Боль вызвана не воспалением и сдавливанием, а тканевой ишемией.
- Предотвратить развитие диабетической стопы и облегчить лечение помогает специальная обувь: разгрузочные туфли с мягким носком, без передней части подошвы, со специальными ортезами, помогающими распределить нагрузку и предупредить деформацию кости.
- На определенном этапе лечения в курс включают лечебную гимнастику. Упражнения позволяют улучшить кровообращение в конечностях.
Оперативное вмешательство
К хирургическому вмешательству прибегают не только в крайних случаях, но и тогда, когда необходимо очистить глубокие язвы, предупредить инфицирование, удалить отмершую ткань. Такой метод лечения используется тем чаще, чем дольше пациент откладывает визит к врачу.
К оперативным манипуляциям относится:
- санация – чистка инфицированных или гнойных очагов;
- некрэктомия – удаление некротизированной ткани;
- вскрытие и чистка флегмон – нагноений жировой клетчатки;
- пластическая хирургия – таким образом исправляют раневые дефекты;
- ампутация – крайняя мера, назначаемая при гангрене стопы.
Успех лечения в немалой степени зависит от пациента. После чистки или удаления омертвевшей ткани, необходимо строжайшим образом выполнять правила гигиены, чтобы предотвратить повторное заражение. Следует регулярно обрабатывать кожу вокруг ран и язв противомикробными средствами, обязательно менять повязку, чтобы предотвратить намокание и так далее.
На этапе восстановления очень важно соблюдать диету, предписанную диабетикам. Колебания сахара в крови самым негативным образом сказывается на заживление ран.
Диабетическая стопа – одно из самых серьезных осложнений на поздних этапах сахарного диабета. При отсутствии лечения осложнение может привести к развитию гангренозных процессов и ампутации конечности.